Desde que llegó a Ámsterdam hace más de cincuenta años, el éxito de este cirujano español (1947, Guadalajara), especializado en cirugía mínimamente invasiva ha ido de la mano del desarrollo imparable que ha experimentado la técnica que él mismo implementó en su país de adopción. La cirugía laparoscópica, por la cual el paciente es operado a través de varios tubos delgados introducidos en el abdomen o en el tórax, mediante incisiones muy pequeñas, se ha instaurado como técnica de referencia para múltiples intervenciones, desde la de vesícula hasta las de varios tipos de cáncer como el de colon, el de esófago o el de pulmón. Con la llegada de la cirugía robótica, el papel de la tecnología cobra un nuevo protagonismo en el quirófano y plantea nuevas cuestiones, prácticas y éticas. Junto a la máquina, el cirujano debe seguir siendo un profesional de cabeza fría y gran humildad, cercano al paciente, tal y como defiende Miguel Ángel Cuesta durante un encuentro en uno de sus restaurantes preferidos de Ámsterdam, ciudad a la que ahora viene de visita cuando debe operar en el hospital que él considera su segunda casa, y del que por el momento no tiene intención de despedirse.
¿Por qué decidió dedicarse a la cirugía mínimamente invasiva?
Vine a Holanda en 1971 para especializarme en cirugía general. Tras casi dos décadas ejerciéndola, también la digestiva y oncológica, en 1989 me fui a Estados Unidos a seguir formándome y allí tuve mi primera toma de contacto con la cirugía laparoscópica. Después viajé a París a realizar un curso y a partir de entonces empecé a trabajar con ella. Porque hace cuarenta años, operaciones sencillas como la de vesícula implicaban una intervención grande, desde la incisión que había que hacerle al paciente en el quirófano hasta el largo posoperatorio de varios días que venía después. Pero con la laparoscópica comprobábamos que el paciente sufría mucho menos, que no era necesario hacerle esa herida tan grande y podía irse a casa rápidamente. Como médico, uno no podía evitar entusiasmarse: sentíamos que estábamos participando en un avance médico sin precedentes. Mi equipo y yo propusimos al hospital de Ámsterdam comprar el primer aparato de laparoscopia y así arrancamos. Utilizábamos un monitor muy pequeño con una calidad de imagen mucho peor que la de ahora. Fuimos los primeros en realizar una intervención mínimamente invasiva en un paciente con cáncer de intestino grueso. Desde entonces hemos demostrado que todo tipo de intervenciones digestivas, ya sea por cáncer o por enfermedades benignas, no solo se pueden realizar por laparoscopia, sino que los resultados a corto plazo son mejores que los de la cirugía abierta.
¿Cómo cambia la experiencia del médico cuando realiza una intervención con cirugía laparoscópica respecto de una convencional?
Para un cirujano es un tipo de intervención que no tiene parangón: las incisiones son mínimas, se opera a través de una cámara que se inserta por un tubo fino en un abdomen insuflado por anhidrido carbónico. Es como visualizar un cuadro de Rembrandt. Es de una gran belleza: todos los órganos funcionando tranquilos, es una imagen que no se olvida.
Después se interviene con un instrumental específico, cuya percepción táctil es casi la misma que si se operara con las propias manos. Es una técnica que se aprende con relativa facilidad y que, sobre todo, da gusto aprender, porque en seguida te das cuenta de que hacerlo así es mejor para el paciente. Y a eso es a lo que debe aspirar todo médico: a curar causando el menor daño posible.
Si surge una complicación durante una intervención de este tipo ¿con qué margen de maniobra cuenta el cirujano?
El cirujano ya no es el único que sigue una operación de una cirugía mínimamente invasiva. Si la operación no va como se espera, el resto del equipo ayuda a intervenir, y si finalmente es necesario abrir al paciente, es importante que todo el equipo reaccione rápido. La experiencia te da esa soltura. El problema es que los jóvenes cirujanos de hoy en día no tienen, en la mayoría de los casos, la experiencia necesaria para operar sin la ayuda de esta tecnología. Algunos más mayores seguimos en activo y podemos hacer este otro tipo de trabajo, pero ¿qué pasará cuando nosotros no estemos? eso está por ver. Es un gran debate actualmente.
«Los jóvenes cirujanos de hoy en día no tienen, en la mayoría de los casos, la experiencia necesaria para operar sin la ayuda de esta tecnología, ¿qué pasará cuando los mayores no estemos?»
Con una tecnología de la imagen tan avanzada, muchas intervenciones y consultas ya no requieren un trato directo con el paciente ¿en qué medida se altera la relación entre ambos?
Con tecnología o no, un buen médico debe siempre asistir al paciente de la mejor manera posible, y esto implica tratarle personalmente. Hoy es habitual que un grupo de especialistas se reparta las intervenciones de los pacientes en la lista de espera de su servicio, sin haberles visto antes. Esta cirugía, llamémosla anónima, no es la forma ideal de trabajar ya que se pierde la relación personal con el paciente, que para mí es esencial. Yo siempre los veía antes y después de operarles, ellos sabían que les operaba su médico, su cirujano. Y solo me quedaba totalmente tranquilo cuando se iban de vuelta a casa. A cambio, yo vivía casi en el hospital, el trabajo no se terminaba nunca, llegaba a las siete y media de la mañana y me iba a las ocho de la tarde, además de las guardias. Ahora ya no es así. Para las nuevas generaciones, las aficiones, el tiempo libre y la atención a la familia tienen tanta importancia o más que su profesión.
¿Por qué vino a trabajar a Holanda?
Vine porque tenía una novia holandesa. Trabajaba en el hospital Gregorio Marañón de Madrid y decidí tomarme un año para probar aquí. Cuando llegué, pronto comprendí que yo no sabía menos que los compañeros holandeses y que mi formación era tan buena como la suya. Aquí me di cuenta de que mis estudios en España, en la universidad de Navarra, habían sido los adecuados, a pesar de vivir en un país que estaba relativamente aislado y de ser Holanda un país más avanzado socialmente.
Pero, aun así, lo cierto es que tuve que ganarme mi sitio cada día y trabajar más que el resto para que se me reconociese igual. Mi título en Holanda no se podía ni convalidar ni reconocer, no había ningún sistema establecido para que un médico español pudiera ejercer aquí. El profesor G. Den Otter, catedrático de mi servicio en el hospital VU, apostó por mí y propuso a la gerencia del hospital responsabilizarse de mí para que pudiese quedarme y hacer los seis años de mi residencia, un trato excepcional que no se tenía con el resto de los residentes holandeses. Era muy buena persona. Bajo su tutela me dejaron seguir trabajando y obtener el título neerlandés de cirujano.
El país ha cambiado mucho, ¿cómo era Ámsterdam en 1971 para los extranjeros como usted?
El país vivía una revolución social en todos los sentidos: era menos internacional pero más social y más cercano. El ambiente de Ámsterdam en aquellos años me encantaba, era muy distinto que el de ahora. Por otro lado, en el hospital yo era el único extranjero, el bicho raro. La gente me hablaba en inglés si yo se lo pedía, pero no era lo habitual, ni mucho menos. Todo esto ha cambiado muchísimo. Ahora cansa mucho el control y la gestión tan ardua que hay que hacer para todo en el trabajo, y en la ciudad, la gran cantidad de turismo que hay.
Volviendo a 1971, el primer año fue muy duro. Cuando llegué me pasó lo mismo que al resto de emigrantes que se van de su país: aguantaba para no tener que volver y admitir que no era todo tan positivo como había imaginado, me tragué el orgullo. Y a fuerza de seguir adelante acabé adaptándome, aprendí la lengua, las costumbres, fui creciendo laboralmente y haciéndome al lugar.
Ahora que me estoy jubilando poco a poco, siento que a las personas mayores se las aísla, al contrario que en España donde la convivencia con otras generaciones y la vida social es muy importante. Holanda es un país para trabajar y para educarse, pero no me gusta que haya que sacar la agenda para tener una vida social activa, incluso para ver a los nietos.
¿Por qué cree usted que la cirugía mínimamente invasiva avanzó más en Holanda que en otros países europeos?
La cirugía laparoscópica requiere una inversión inicial muy fuerte, económica y de formación, pero después el coste total de la intervención es menor. Esto suponía un gran reto para los médicos que apostaban por ella ya que debíamos demostrar, con fuerte evidencia científica, que esta técnica mejoraba la cirugía abierta en todos los sentidos, que ese gasto merecía la pena. No sabría explicar por qué, pero Holanda apostó por ella desde el primer momento. Nos arriesgamos. Eso sí, no sin antes exigir un control muy exhaustivo de todo el proceso y la implementación de un protocolo riguroso para estar seguros de que la técnica se implementaba como es debido y de que era mejor para el paciente, pues de eso se trata.
Poner todo por escrito, seguir el protocolo al pie de la letra… esta forma de trabajar tan típica de Holanda, cuando se hace bien, favorece la eficiencia, sí, pero también el perfeccionismo y el desarrollo científico, porque se avanza sobre la base de una evidencia contrastada y publicada. Y eso en mi ámbito de trabajo ha sido fundamental para el éxito que esta técnica ha cosechado. Yo he sido todo lo feliz que un médico puede ser ejerciendo como cirujano en el hospital de Ámsterdam, los logros que hemos alcanzado en cirugía no invasiva han sido un enorme motivo de satisfacción y estoy muy agradecido de haber formado parte de un grupo tan motivado y colaborativo.

Motivado y muy lanzado también, porque supongo que asumieron riesgos que otros cirujanos no se atrevieron a correr.
Desde la primera vez que realicé una intervención quirúrgica así -la extirpación de una vesícula biliar, en 1989- me di cuenta de su potencial y de sus ventajas. Éramos atrevidos, pero actuamos con sentido común en todo momento, aprendiendo poco a poco y sin asumir riesgos innecesarios. Al paciente le informábamos bien y le decíamos que en el momento en que veíamos que algo no iba como debía, podíamos intervenir de manera convencional. El paciente era lo primero y lo único importante. La innovación es necesaria pero siempre al servicio del enfermo.
Trabajó durante una parte de su carrera en España, y después ha seguido formando a muchos cirujanos españoles. ¿Cuál fue la aproximación de la sanidad española hacia esta innovación?
Una vez terminada la residencia quise volver a España, la echaba mucho de menos. Conseguí una plaza en el hospital Virgen de la Salud de Toledo y durante nueve años disfruté y aprendí mucho, pero al cabo de un tiempo me di cuenta de que quería volver a investigar, a innovar, como hacíamos en Holanda. Entonces decidimos volver a Ámsterdam en 1988 y quedarnos aquí definitivamente.
Mi relación con muchos cirujanos españoles es muy cercana. Por eso puedo decir que el cirujano español es muy bueno, con una gran formación y habilidad, es de los mejores de Europa. Pero el sistema de salud español no está bien organizado, favorece poco la innovación y eso repercute en el desarrollo profesional de los médicos. Habría que hacer un plan nacional de Sanidad, abordar las cuestiones importantes de la sociedad: centrarse en los jóvenes, en que encuentren trabajo, se les pague bien y no tengan que salir al extranjero por necesidad. De esos temas no se discute, solo otros ideológicos como el “solo, sí es sí”. La política en España es una pena, claramente es mejor en Holanda.
Tras la técnica de la laparoscopia, hace unas décadas arrancó la cirugía robotizada. Cuéntenos cómo funciona.
Es una cirugía que se practica usando unos brazos telescópicos que operan al paciente mientras el médico los dirige desde una consola, en la misma sala de operaciones o a distancia. Al lado del enfermo está la enfermera de quirófano y un cirujano ayudante. El cirujano maneja con los dedos y unos pedales estos brazos robóticos, dirigidos por una plataforma digital que es capaz incluso de corregir el tremor típico de las manos, de tal manera que el movimiento es muy preciso. Tiene una ergonomía mucho mejor que la laparoscopia. Por peregrina que parezca, la idea nació en Estados Unidos para poder intervenir a distancia a los astronautas que viajaban a la Luna. El robot actual se llama Da Vinci y su desarrollo ha sido imparable. Los resultados son tan buenos como la cirugía mínimamente invasiva por laparoscopia, pero su aprendizaje es más corto y es más cómoda de implementar. Tanto la industria como los cirujanos estamos muy interesados en que tome más protagonismo.
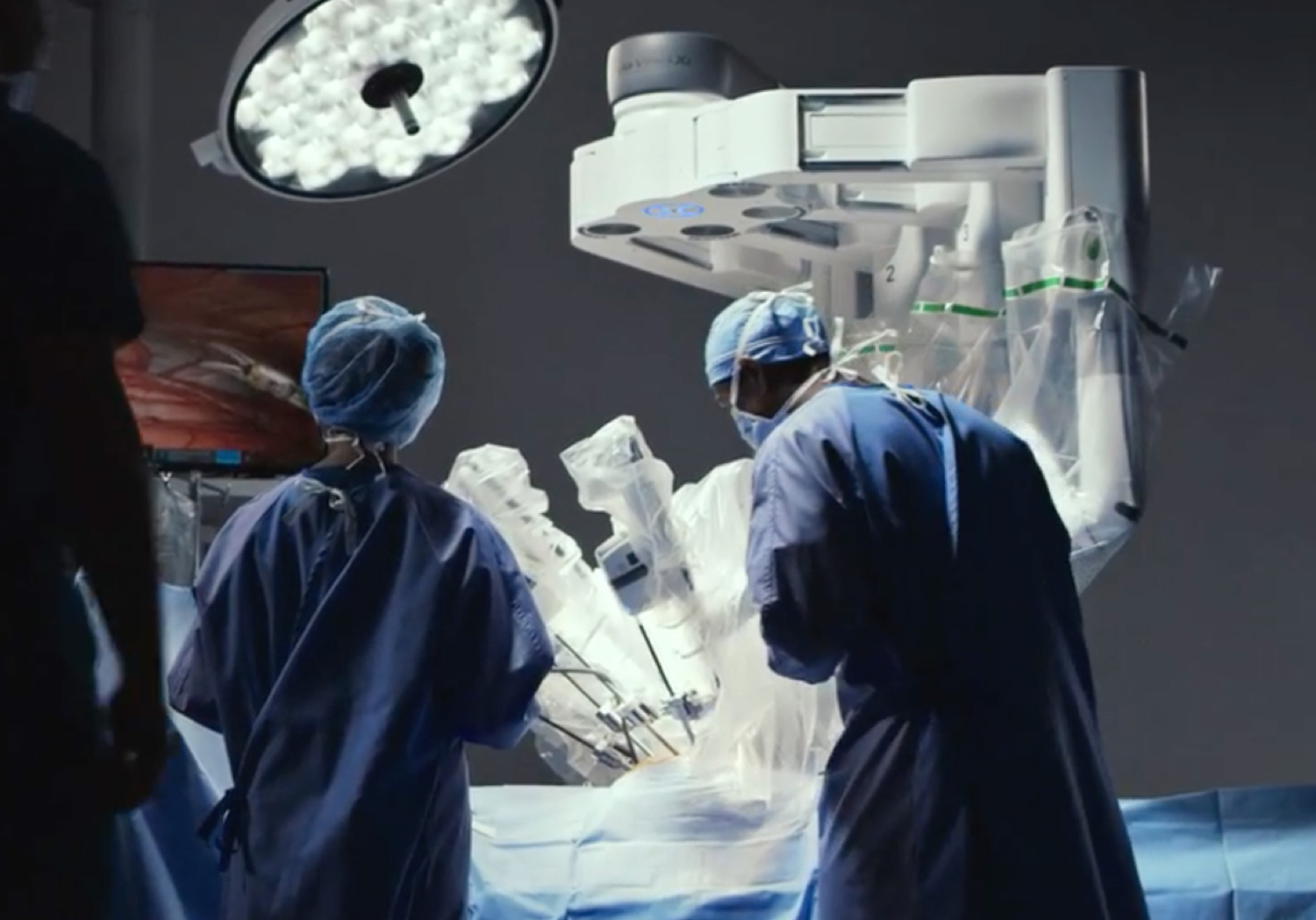
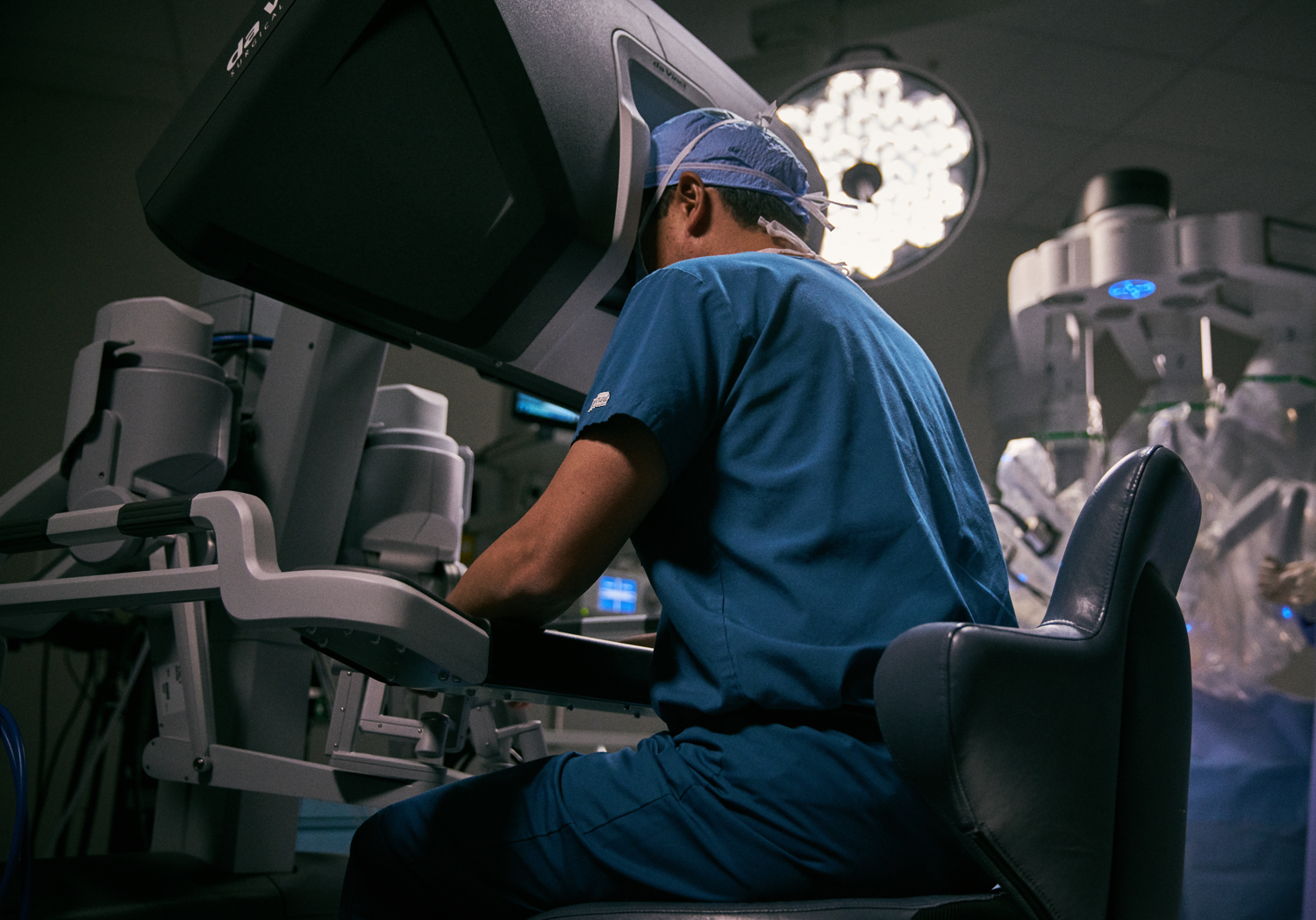
¿Qué país lidera la cirugía robótica?
Estados Unidos. Allí está tan implementada que con el robot se realizan hasta las operaciones más sencillas. Y la empresa que copa más del 90% del mercado, Intuitive Surgical, es norteamericana. Al ser una tecnología muy costosa, la brecha de desigualdad entre los países que cuentan con este avance y los que no será cada vez mayor. En Europa se usan para intervenciones más complejas, lo cual tiene más sentido, al menos actualmente.
Cuando las manos que realizan una cirugía son las de un robot, ¿sobre quién recae la responsabilidad en caso de negligencia?
El cirujano sigue siendo el último responsable de que el tratamiento se realice correctamente. Al menos hasta ahora ha sido así. Pero con el desarrollo de la robótica y su plataforma digital, de la realidad virtual y de la inteligencia artificial aplicada a la cirugía, es cierto que estamos ante nuevas cuestiones con muchas implicaciones y para los que serán necesarios una redefinición de quién es responsable, de qué y hasta dónde.
¿Es este el futuro de la cirugía que usted había imaginado?
En cierto modo sí. Porque para todo cirujano, el fin último es curar con el menor trauma quirúrgico posible. Y todos estos avances ayudan a obtener una cirugía más adecuada, más perfeccionada y con un mínimo de complicaciones. Los pasos adelante hay que darlos, porque el beneficio que se obtiene es enorme, pero teniendo muy presente los dilemas éticos y prácticos que plantean y solucionando los problemas colaterales que surgen.
Una de las quejas más habituales de la comunidad hispanohablante que vive en Holanda es sobre el funcionamiento de la sanidad, ¿qué diría usted?
El sistema de salud neerlandés funciona bien, no tengo ninguna duda en afirmar esto. Se pueden cometer errores, se pueden vivir épocas mejores y peores, pero en Holanda se asumen dos principios: que todos los ciudadanos deben contribuir al gasto sanitario a través de las aseguradoras y que la atención sanitaria pasa por el médico de cabecera. Los españoles no estamos acostumbrados a que sea el médico general el que filtre la atención especializada, el que determine si alguien debe ir al traumatólogo o al ginecólogo. Esto provoca que mucha gente cuente con la Seguridad Social para los problemas de salud más serios y con el seguro privado para las consultas habituales, con el especialista a su disposición. Todo el mundo puede acudir a Urgencias, a veces, sin que sea necesario. El sistema holandés, de un copago regulado por el Estado y una atención primaria fuerte, logra evitar muchos de los abusos que ocurren en España.
«El sistema de salud neerlandés funciona bien, no tengo ninguna duda en afirmar esto»
¿Por qué quiso ser cirujano?
En realidad yo soñaba con ser bioquímico, por eso estudié medicina. Pero durante la carrera, la cirugía me pareció fascinante, por lo concreta que es y la habilidad manual que requiere. Descubrí entonces que mi forma de ser encajaba en esta especialidad y que podía aprender mucho de ella, porque el cirujano debe ser atrevido pero también humilde, debe ser capaz de mantener la cabeza fría en momentos críticos para la vida de otra persona y tomar decisiones que conllevan riesgos, aunque siempre con cautela. Es un trabajo tremendamente intenso: te pide coraje para hablar con el enfermo y con los familiares cuando la operación ha ido mal, pero también te da una satisfacción inmensa cuando un paciente recibe el alta y se va a casa curado.
El nivel de responsabilidad es tan alto que cuando una intervención va mal por una complicación, el sentimiento de culpa es indescriptible. Y es que la cirugía es una profesión que encierra una paradoja muy profunda: en el momento en el que un cirujano hace una incisión en el cuerpo de alguien con su bisturí, le está infringiendo un daño destinado a curarle. Estamos invadiendo a otra persona de una manera tremendamente disruptiva en un proceso que no tiene marcha atrás. En este sentido entiendo que para muchos la cirugía robótica sea muy atractiva, porque asiste, e incluso corrige de alguna manera, lo que hacen las manos, permitiendo tomar cierta distancia.
Usted además de cirujano es escritor, autor de tres libros, ¿de dónde le viene la vena literaria?
Siempre me ha gustado escribir, ha sido una asignatura pendiente y muy distinta de mi profesión. No es algo poco común, lo del médico que escribe, ahí están Pío Baroja, Oliver Sacks… Para mí cada libro es como una tesis doctoral. He escrito sobre ETA y la banalidad del mal, sobre la guerra civil, sobre el COVID y otros temas ajenos a la medicina.
En todos ellos hay historias de amor, mucho romanticismo.
Sí, mucho. Es imposible no escribir sobre el amor, porque es la esencia de la condición humana. No puedo evitar hablar de ello, me llena mucho. Más ahora, me doy cuenta de lo importante que es mantener una vida intelectual activa, es lo que nos hace sentirnos vivos y jóvenes, a cualquier edad.






